Ishrana sportista u pripremnom periodu
Autor: Prof. dr Milorad Jerkan

Jedan od najvažnijih segmenata u radu sa sportistima je i njihova ishrana o kojoj pored nutricionista vode računa lica zadužena za to, a to su specijalisti sportske medicine, fizioterapeuti i maseri. Ishrana se u mnogome razlikuje od ishrane običnih ljudi koji se bave nekim drugim profesijama (kancelarijski poslovi ili poslovi koji iziskuju mnogo manje fizičkiog i umnog napora.)
Fizička opterećenja kod sportista su veoma velika, pa njihov posao spada u grupu teških poslova pa samim tim i potrošnja kalorija je poprilično velika i iznosi za 24 časa 4.500 do 5.000 kalorija. To treba rasporediti najmanje u tri a najviše u pet obroka, što zavisi od broja predviđenih treninga. Mnogo je prikladnije podeliti ovaj broj kalorija na pet obroka, ali u fudbalu to je skoro nemoguće kada dnevno ima i po tri treninga ili za vreme turnirskog takmičenja.
Ovom prilikom pristupićemo onom načinu ishrane koji je primenjivan na pripremama i treningu manjih fudbalskih ekipa, sa tri obroka dnevno.
Osnovno što treba znati je to da hranu treba uzimati pre početka takmičenja ili bilo kakvog napornog treninga 3,5 do 4h. Vrlo često se to i ne ispoštuje, što nije u redu, jer vežbanje bude vezano da neke druge uslove (veći broj korisnika istog terena te se treba prilagođavati drugim korisnicima). Ponekad, naročito na pripremama, pojedini treneri zakazuju treninge posle večere pre spavanja i po teretanama, što je sasvim pogrešno. Teško je ubediti pojedine trenere da to zaista nema gotovo nikakvo stručno opravdanje.
Namirnice treba uneti u vidu masti, ugljenih hidrata i belančevina. Posebno mesto u ishrani sportista je opitmalan unos tečnosti, vitamina i mineralnih soli imajući u vidu da se isti znojenjem drastično gube, te može doći do velike dehidratacije što će svakako izazvati određene negativne posledice. Vrlo je bitno ne unositi nikakva gazirana pića iz svima poznatih razloga.
Napomena da je pored svega obavezan odmor i to 9 do 10 časova noćnog odmora i jedan do dva sata dnevnog odmora što je optimalno za sportistu izloženom velikom fizičkom naporu.
Ovde ćemo izneti jednu tabelu kao uzorak o količini namirnica koje pokrivaju broj kalorija potrebnih sportisti za 24 časa.
Ta tabela bi izgledalaovako:
• Belihleb 300gr
• Crnihleb 300gr
• Meso 300 – 400gr
• Riba 150gr
• Mleko 300gr
• Mast, maslac, ulje 90gr
• jaja 2 komada
• Raznisirevi 100gr
• Testenine 150gr
• Krompir 300gr
• Povrće 300gr
• Šećer 150gr
• Voće, kompoti, čokolada med 250gr
• Kafa, mleko, čaj 10gr
• Kolač 100gr
Naravno mogu da koriste i druge namirnice. Ova tabela nam obezbeđuje 4500 – 5000 kalorija.
Vrlo važan momenat u ishrani sportista je unešena količina tečnosti. Potrebno je uneti oko 2,5 l preko obroka, supe, mleka, čaja, đusa, kafe i dr. i oko 1,5 l preko negaziranih voda, sokova i dr.
Uzimajući u obzir gore navedene podatke prikazaću jelovnik za sedam dana za ishranu sportista u pripremnom i trenažnom periodu, koji može biti i modifikovan sa iskustvom kuvara, ali mora zadržati određeni broj kalorija koje treba biti unešen. Ovaj jelovnik biće iskazan kroz tri obroka i sa jednom užinom, doručkom, ručkom i večerom. Naravno takođe treba voditi računa o unosu vitamina i minerala soli u optimalnim iznosima predviđenim za sportiste. U tenažnom procesu treba davati i to obavezno optimalne vrednosti vitamina koji se znojenjem mnogo brže i više eliminišu iz organizma, a to su uglavnom vitamin C, B1, B2, PP i ostali kojih ima manje u ishrani unetoj putem obroka.
Namirnice koje treba davati za doručak naručioc kombinuje zajedno sa kuvarom vodeći računa da se ne ponavljaju svakog dana jer to može izazvati i odbojnost kod konzumenata a i na smanjenje apetita.
Zatopredlažemosledeće:
Doručak
• Namaz (džem, puter, med)
• Napitak po želji (čaj, mleko, bela kafa, đus, kafa)
• Slatko i slano pecivo: jaja (omlet sasiromi ili šunkom, hemedeks, viršle, mladi sira, đus, jabuka borovnica i voda, sve apsolutno negazirano (kombinovano u toku sedam dana)
Užina
• Posle popodnevnog treninga ipotrebnogodmorasastajala bi se od sendvičasašunkomimladimsiromilikačkavaljem, sok ne gazirani , jabukailinekodrugovoće u jednomkomadu.(kombinovano u tokusedam dana)
Ručak
• Supa
• Kuvana teletina sa povrćem (grašak, krompir, šargarepa)
• Kupussalata
• Krem pita
Večera
• Paradajzčorba
• Špagetimalaneze
• Mešanasalata
• Ribasaodgovarajućimgarnirom
• Voćnasalata
Ručak
• Pilećačorba
• Pileće pečenje sa pireom od krompira i šargarepa
• Paradajzsalatasasirom
• Voćnikolač
Večera
• Telećačorba
• Granitarane makarone (sir i jaja)
• Telećepečenjesapomfritom
• Paradajzsalata
• Voće (banana ilijabuka)
Ručak
• Supasadomaćimrezancima
• Teleći biftek na žaru prilog varivo
• Mešanasalata
• Voćnikolač
Večera
• Telećiragu
• Makarone a la Bolonjeze
• Ramstek na žaru prilog od povrća
• Zelenasalta
• Princezkrofne
Ručak
• Goveđasupasaknedlama
• Telećepečenjesavarivom
• Mešanasalata
• Voćeilikompot od kajsija
Večera
• Supasarezancima
• Lazanje
• Bela vešalica plus pomfrit
• Palačinkesačokoladom
Ručak
• Telećačorba
• Naturšniclasavarivom
• Mešanasalata
• Čokoladnatortaili baklava
Večera
• Goveđasupasarezancima
• Telećerolovanomesosapomfritom
• Makaronesasiromililazanje
• Zelenasalata
• Voćnasalata
Ručak
• Telećiragu
• Bečka šnicla sa prilogom od variva
• Mešanasalta
• Čokoladnikolač
Večera
• Supasarezancima
• Bela vešalicasapomfritom
• Špagete
• Mešanasalata
• Banana ijabuka
Ručak
• Teleća supa ili bujon sa jajetom
• Telećigulašsamakaronom
• Kupusiparadajz (svež)
• Voćnasalatailikolač
Večera
• Telećačorba
• Teleće pečenje ili kotleti plus pomfrit
• Makaronesasirom
• Zelenasalata
• Pita od jabuka
Treba napomenuti da ishrananadan takmičenja se neštorazlikuje, treba da budelaganija, lakšesvarljivaidati je četirisata pre ipočetka takmičenja. Doručakmožebitiklasičan bez gaziranihnapitaka.(većsam u prethodnimradovimadetaljnijeobrazložioishranunadan takmičenja)


Čovekovo telo kroz mere – antropometrija
Autor: Prof dr. Milorad Jerkan
Antropometrija (somatometrija) je metoda merenja čovekovog tela, odnosno pojedinih delova tela, kojom se kvantitativo određuju morfološke osobine i sagledava objektivna slika stanja rasta ispitivane osobe. Po svojoj važnosti ističu se dve grupe zadataka antropometrije:
Antropometrijsko merenje u praktične svrhe:
• sticanje objektivne predstave o stanju telesnog razvitka ispitivane osobe, čemu naročito doprinosi međusobno poređenje pojedinih izmerenih antropometrijskih mera
• sagledavanje napretka, stagnacije, odnosno nazadovanja određenih antropometrijskih mera (poređenjem podataka uzastopnih merenja sprovedenih u odgovarajućim vremenskim razmacima, mogu se realno pratiti: tok fizičkog razvoja deteta ili adolescenta, uticaj pojedinih oblika telesnog vežbanja na morfološke karakteristike jedinke, ili sagledati morfološke promene uslovljene nastajanjem ili lečenjem povreda, oštećenja i oboljenja pojedinih segmenata tela);
• pravovremeno usmeravanje sportiste takmičara prema sportskim disciplinama, a presudnu ulogu imaju ne samo pojedini antropometrijski parametri, već i njihovi međusobni odnosi.
Antropometrijska merenja i obrada podataka na većim grupama ispitanika:
• longitudinalni metod istraživanja tj. praćenje i merenje iste grupe osoba tokom niza godina,
• stiče se uvid u dinamiku razvoja dece i omladine u određenim životnim uslovima
• transferzalni metod israživanja je jednokratno merenje većeg broja ispitanika određene populacije i dobijanje uvida u prosečno stanje telesnog razvoja.
Uslovi i tehnike merenja
Merenja antropometrijskih varijabli se rade po internacionalnom biološkom programu (IBP), a parametri antropometrijskih pokazatelja mere se prema postupku koji su ( na osnovu pregleda Stoudt i Mc Farlanta) izradili M.Stojanović i Z.Stojković.
Ovaj program ima 39 linearnih mera:
težina tela, visina (dužina) tela, sedeća visina, dijametar kolenog zgloba (bikondilarna širina kosti), dijametar skočnog zgloba (širina skočnog zgloba), visina tibiale, dužina podkolenice, dužina stopala, obim nadkolenice, obim podkolenice, dužina ruke, dužina nadlaktice, dužina podlaktice, dijametar lakatnog zgloba (bikondilarna širina nadlaktične kosti), širina pesnice (zapešća), širina šake, obim nadlaktice opružene (u relaksiranom položaju), obim nadlaktice – savijene (pri kontrakciji), širina ramena (biakromialni raspon), širina grudnog koša, dubina grudnog koša,
obim grudnog koša, dužina noge (visina spinae iliacae anterior superior), širina karlice, dužina karlice, visina glave, širina glave, širina donje vilice (širina donjeg dela lica), širina lica, morfološka visina lica, širina usta, debljina usana, visina nosa, širina nosa, kožni nabor nadlaktice ( nad m. triceps brachil), kožni napor na leđima ( subskapularni), kožni nabor na trbuhu, suprasteralna visina, obim glave.
Pre svakog merenja obavezno je obeležeti tačke i nivoe u cilju preciznijeg merenja antropometrijskih veličina. Na slici 1. prikazujemo raspored antropometrijskih tačaka: akromion (a), akropodion (ap), alare (al), basis (B), cervicale (c), daktylion (da), deltoide (d), endokanthion (en), euryon (eu), frontotemporale (ft), glabella (g), gnathion (gn), gonion (go), hypochondricale (hy), iliocristale (ic), incizurale (in), iliospinale (is), inion (i), lumbale (lu), malleolare (m), mesosternale (ms), metacarpale radiale (mr), metacarpale ulnare (mu), metatarsale fibulare (mtf), tibiale (ti), nasion (n), opisthocranion (op), orbitale (or), phalangion (ph), porion (po), postaurale (pa), preaurale (pra), pternion (pte), radiale (r), stomion (sto), stylion (sty), subaurale (sba), subnasale (sn), superaurale (sa), suprasternale (sst), symphiysion (sy), tibiale (ty), tragion (t), trichion (tr), trochanterion (tro), vertex (V), zygion (zg),
Principi za izvođenje ovog programa su
• izbor parametara u planiranom antropometrijskom istraživanju
• izbor mernih instrumenata
• tehnika izvođenja antropometrijskih merenja.
Izbor parametara je preduslov za uspeh u istraživanju. Broj i vrsta merenja zavisi od cilja istrraživanja. Uz brižljivo i dostižno postavljen cilj istraživanja planirana merenja moraju da imaju veliku reprezentativnu grupu ispitanika (neophodno je uzeti jedan ili dva parametra koji definišu 4 antropometrijske dimenzije)
Longitudionalna dimenzionalnost skeleta: visina tela, sedeća visina, raspon ruku, dužina ruke, dužine noge.
Transverzalna dimenzionalnost skeleta: širina ramena, širina karlice, širina kukova, dijametar lakta, dijametar ručnog zgloba, dijametar kolena.
Volumen i masa tela: težina tela, srednji obim grudnog koša obim trbuha, obim nadlaktice, obim podlaktice, obim nadkolenice, obim podkolenice.
Potkožno masno tkivo: kožni nabor nadlaktice, kožni nabor podlaktice, kožni nabor na leđima, kožni nabor trbuha, kožni nabor natkolenice, kožni nabor na potkolenici.
• U skladu sa IBP sva merenja na parnim segmentima tela (ruke, noge) treba izvoditi na levoj strani.
• Pripremiti formulare u koje će se unositi podaci dobijenih merenja (primer takvog formulara je merna lista priložena uz poglavlje o antropometriji)
Korektnost rezultata obrzbeđuju merni instrumenti koji odgovaraju standardima, a kalibrisani su u metričkom sistemu: merna traka, medicinska decimalna vaga, antropometar, klizni šestar, pelvimetar, kefalometar i kaliper. Pored toga, potrebne su još i dermografske olovke, merne liste, olovke (obične), kombinovani barometar, higrometar, termometar i zapisnički sto.
Medicinska decimalna vaga koja obezbeđuje tačnost merenja rezultata od 100 gr i kod koje postoji mogućnost regulisanja kazaljke na nulti položaj.Vaga se baždari svakodnevno nakon izmerenih petnaest do dvadeset ispitanik. Prenosna vaga koja se koristi za terenske uslove meri sa tačnošću od 5oo gr, jer mehanizam vage je pod direknim uticajem atmosferskih činioca pa sa velikom upotrebom preko 5000 merenja potpuno se isključuje iz upotrebe.
Antropometar po Martinu na kome su obeleženi santimetri i milimetri koristi se za merenje antropometrijskih parametara. Dužine 2 metara rastavlja se na četri jednaka dela a gornji deo se često koristi kao klizni šestar s kojim se mere i još neki antropometrijski parametri. Okruglog ili četvrtastog oblika koji na sebi ima deo koji se pomera. Raspon mera je 200 cm tačnost merenja antropometra je 0,1 cm.Očitavanje rezultata vrši se na četvrtastom otvoru i to na središnoj crti otvora koji poklapa dobijenu mernu jedinicu.
Merenje debljine potkožnog masnog tkiva vrši se instrumentom kaliperom. Najpogodniji tip kalipera je “John Bull” sa mernim rasponom od 0 do 40mm (skazaljka opisuje dva kruga oko skale baždarene od 0 do 20mm). Pre merenja neophodno je proveriti baždarenost instrumenta. Pritisak kojim hvataljke instrumenta sabijaju kožu i potkožno tkivo je standardno i iznosi 10gr/mm2. Tačnost očitavanja: 0,2mm (interpolacijom – tačnost od 0,1mm). Rezultat merenja očitava se oko 2 sekunde pošto je hvataljkom zahvaćen kožni nabor, u ovom intervalu savladava se elasticitet tkiva, pa su očitane vrednosti bliže realnim. Duže zadržavanje hvataljki može da uslovi njihovo pomicanje i klizanje čime bi se umanjila tačnost rezultata. S obzirom na veliku varijabilnost rezultata merenja debljine jednog kožnog nabora kod iste osobe, neophodno je da se merenje uzastopno ponovi barem tri puta. Kao konačan rezultat merenja uzima se srednja izmerena vrednost debljine nekog nabora
Metalna merna traka (santimetarska traka) mere se obimi tela.Santimetarskom trakom merimomo sa tačnošću od o,5 cm, a metalnom mernom trakom merimo sa tačnošću od 0,1 cm .Dužina merne trake iznosi 150 cm, aposle 100 merenja potrebno je traku izbaždariti prema antropometru zbog mogućnosti njenog rastezanja.
Pelvimetar 1 ima skalu na vodoravnoj osovini koja spaja dva kraka. Služi za merenje biakromialne i bikristalne širine. Na krajevima ima oštrije završetke koji se kod merenja postavljaju na već unapred označenim tačkama. Rezultat se čita na unutrašnjem rubu klizne skale. Skala je širine 60 cm a baždarena je na 0,1 cm.
Pelvimetar 2 primenjuje se kod sagitalnog merenja prsnog koša.Za razliku od pelvimetra 1 na krajevima ima oblije završetke i može bolje da obuhvate zadate mere.Skala ima širinu od 60 cm, a baždarena je na 0,25 cm.Rezultat se čita na unutrašnju stranu klizne skale najčešće se ovaj oblik instrumenta upotrebljava u ginekologiji pa se i naziva ginekološki šestar.
Kefalometar po konstrukciji identičan pelvimetru,ali je manji i ima manju mernu skalu.Skala ima raspon do 30 cm a baždarena je na 0,1 cm. Služi za merenje manjih dužina i širina tela,a to su dužina i širina glave i delova glave b. Meri sa tačnošću od 0,1 cm
Klizni šestar služi se merenje manjih rastojanja na telu, anajčešće se koristi za merenje dijametre zglobova. Ima nekoliko različitih tipova (na primer klizni šestar po Martinu ima skalu od 20 cm dok klizni šestar sa nonijusom ima raspon od 15 cm.U oba slučaja skala je baždarena na 0,1 cm. Merenjem ovim instrumentom zahteva i prethodno obeležavanja tački a rezultat se čita na liniji koja se poklapa sa unutrašnjim rubom kraka šestara. Meri sa tačnošću od 0,1 cm.
Izvođenje
Pre početka merenja, merilac je dužan da proveri tačnost instrumenta i da ga po potrebi podesi.
Prema postavljenim zadacima istraživanja treba omogućiti tehničke uslove za precizne i tačne rezultate.
• Merenje antropometrijskih parametara obavlja se u toku prepodneva (od 7 do 13 časova);
• Instrumenti su standardne izrade i baždareni su svakodnevno pre početka i u toku merenja nakon 10 izmerenih ispitanika;
• Ispitanici se mere u sali za antropometrijsko merenje.Sala mora biti dovoljno prostrana i osvetljena, a temperatura vazduha takva da se svučeni ispitanici osećaju prijatno (od 17C do 22C);
• U sali pre početka merenja neophodno je pripremiti dva radna mesta za merenja. Razmak između tih mesta mora da bude najmanje 5 metara;
• Sva merenja obavljaju pet merioca, s tim što svaki od njih izvršava uvek ista merenja. Jedan od merilaca meri telesnu visinu i telesnu masu, drugi meri dijametre, treći obime, četvrti potkožno masno tkivo, a peti zapisuje rezultate merenja;
• Ispitanici koji se mere su bosi, a na sebi imaju samo sportske gaćice;
• Rezultati merenja čitaju se dok je instrument na merenom parametru ispitanika, a osoba koja evidentira podatke radi kontrole, glasno ponavlja rezultate pre upisa u karton ispitanika;
Ishrana bivših sportista i rekreativaca
Autor: Prof. dr Milorad Jerkan

Sportisti, posle prestanka aktivnim bavljenjem sportom, naglo dobiju na težini (promene u metabolizmu) i po svaku cenu žele da vrate staru težinu na načine koji medicinski nisu opravdani. Ovo je predlog jelovnika koji će regulisati metabolizam, a vremenom, bivšem sportisti omogućiti da se vrati na željenu težinu. Poželjno je organizam navikavati na obroke i fizičke napore u određenim vremenskim intervalima.
Doručak 8h – 9.30h
Užina 11h – 12h
Ručak 14h – 15h
Užina 17h – 18h
Večera 19h – 20h
• vodu uzimati po potrebi bez ograničenja (mineralna negazirana)
• izbegavati kafu, gazirana pića, alkohol i cigarete
• salate za vreme ručka obavezno
o rendana cvekla, šargarepa, kupus, po 50gr
o cvekla 100 – 150gr
o kupus, kiseo ili sladak, 2 paprike iz turšije
• meso uzimati pečeno na skari ili bareno, bez kožice
• izbegavati sve prženo (pomfrit), koristiti dijetalni šećer i obavezno 14 dana svakog jutra i večeri uzimati jednu čašu caja od korena belog sleza (jednu supenu kašiku korena belog sleza potopiti u 2dl hladne vode da odstoji 12h i onda piti)
I varijanta
Doručak svež kravlji sir od obranog mleka 50gr
1 viršla 50gr
2 parčeta prženog hleba 50gr
bistri sok 2 dl
Užina 2 jabuke 150gr
Ručak juneća supa bez testenina 200ml
ćufte (teletina) 50gr
2 parčeta raženog hleba 50gr
krompir pire 2dl
sok od paradajza
Užina voćna salata 100gr
(jabuka, dunja, malina, sve osim banana)
Večera 2 parčeta raženog hleba 50gr
file od oslića 150gr
baren krompir 100gr
II varijanta
Doručak korn – fleks pahuljice 100gr
jogurt 2dl
Užina 1 jabuka i 1 narandža 150gr
Ručak teleća supa bez testenina 200ml
pečeno belo pileće meso 100gr
bareni pirinač 100gr
Užina sok od borovnice 3dl
Večera špagete 150gr
mlad sir od obranog mleka 70gr
sok od paradajza 70gr
III varijanta
Doručak 2 parčeta raženog hleba 50gr
Užina džem 50gr
obrano mleko 2dl
kompot od dunja 150gr
Ručak pileća supa 300ml
pljeskavica (junetina) 100gr
bareni krompir 100gr
Užina kuvano žito 100gr
Večera čorba od pečuraka 2dl
sutlijaš 150gr
IV varijanta
Doručak đus 1dl
margarin „Dijet“ 20gr
Med 20gr
crni hleb 50gr
Užina posni keks 50gr
Ručak pastrmka na skari 150gr
supa (šargarepa, grašak, pirinač) 2dl
Užina 2 pomorandže 150gr
Večera pizza (nadev bez suhomesnatih proizv.) 150gr
kompot 150gr
V varijanta
Doručak jogurt sa rendanim celerom 2dl
ražen hleb 50gr
margarin „Dijet“ 20gr
Užina puding na vodi 100gr
Ručak teleća čorba 2dl
teleći medaljoni 150gr
šampinjoni 30gr
bareni pirinač 70gr
crni hleb 50gr
Užina 2 jabuke 150gr
Večera „korn – fleks“ pahuljice 100gr
obrano mleko 2dl
VI varijanta
Doručak proja 100gr
mlad sir od obranog mleka 50gr
jogurt 2dl
Užina sok od borovnice 3dl
Ručak prebranac pasulj 100gr
ražen hleb 50gr
kompot od suvih šljiva 100gr
Užina posni keks 50gr
Večera baren kukuruz 150gr

Deformiteti kičmenog stuba
Autor: dr sci.med. Milorad Jerkan 
Posturalni stav 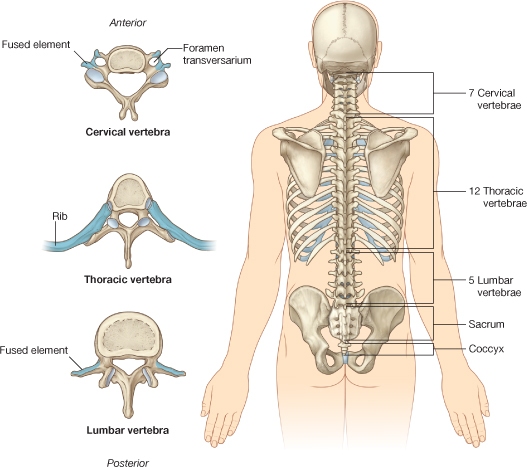
Posturalni stav je ravnanje tela kao bitni faktor u prevenciji deformacija kičmenog stuba. Mnogi antropolozi, kineziolozi i sportski lekari su ovom problemu pristupali sa nekoliko aspekta psihološki, fiziološki i mehanički. I danas se ovom problemu hipotetički prilazi jer čovek, a i dete, u razvoju nisu u stanju da samostalno savladaju silu zemljine teže koja stalno deluje na segmente čovečijeg tela.Da bi se ovaj problem razrešio, neophodan je individualni rad za korekciju, ravnanje i držanje tela. Dispanzer za sportsku medicinu u Nišu već više od 40 godina (pet profesora fizičkog vaspitanja) radi na korekciji posturalnog stanja pod kontrolom specijalista sportske medicine i fizijatra. Korekcija posturalnog stava može se shvatiti kao homeostatski mehanizam koji se može voljno kontrolisati. Držanje i pokreti pacijenta treba da budu bazirani na prevazilaženju napetosti, da se kroz kontinuirani stručni rad postigne fiziološka, a sam tim i psihološka stabilnost koja će direkno uticati na zdravlje pacijenata.
Kifoza
Kifoza – kyphosis je deformitet koji karakteriše povećanje fiziološke krivine grudnog dela kičme prema natrag. Slabiji razvoj prednjeg dela pršljena formira klinasti pršljen, a njena posledica je kifoza. Kifoza ili grba može biti zaobljena kada je grade više pršljenova i nazivamo je kifozom okruglih leđa. Takođe srećemo i oštrougle kifoze nastale deformacijom jednog ili dva tela pršljena.Postoje tri razloga nastanka kifoze :
- slabost leđnih mišića
- sniženje prednjeg dela kičme nastalo usled poremećaja na korpusima i ligamentima
- bol u predelu kičme koji izaziva kifozu i refleksni spazam u cilju smanjenja bola
Kifoze u etiološkom smislu dele se na:
- položajne (posturalne)
- strukturalne
Prof. Jeftić (klinička kineziterapija, 2001.) daje etiološku podelu na sledeći način:
- Posturalne –funkcionalne
- Urođene kifoze
- Kifoze kod sistemskih oboljenja
- Stečene kifoze
Posturalne kifoze srećemo u svakom životnom dobu , a nastaju usled lošeg držanja (nepodesne stolice i klupe, pogrbljenost pri sedenju , pri čitanju ili manuelnom radu). Aktivnošću, mogu se izgubiti pri ležanju na stomaku, a voljnim momentom ispraviti.Strukturalne kifoze kod dece, mogu se javiti usled slabosti mišića ekstenzora kičme ( hipotonija) kod brzog rasta, prisutnog rahitisa, ili neke teške bolesti koja iscrpljuje organizam. U periodu adolescencije okrugla leđa su posledica osteohondroze, a kod starijih, senilnih ljudi usled osteoporoze. Uzroci još mogu da budu osteomalacija, ankilozirajući spondilitis kao i druga patološka stanja vezana za koštani sistem.
Oštrougle kifoze nastaju kao posledica tuberkuloznog spondilitisa ili preloma tela pršljenova. U kliničkoj slici opisujemo glavu koja je nagnuta napred, kao i grudi, ramena se pomeraju napred i nadole, lopatice se uzdižu kao krila, dok se stomak ispupčava ka napred. U početku, kifoza je mobilna, da bi ne lečenjem postala fiksirana. Strukturalna kifoza može da bude bolna, dok sam deformitet u principu nije bolan. Najvažniji deo je rano otkrivanje (profilaksa) da se deformitet ne razvije. Ukoliko do toga ipak dođe, preporučuju se vežbe koje jačaju hipotoničnu muskulaturu kao i popravljanje držanje putem vežbi mišiće trupa, vežbe disanja, masažom i sporske grane koje direkno utiču na profilaksu oboljenja. Balet takođe može da bude delotvoran. Da bi se izbegli aparati za ekstenziju, ili kose ravni, ili ležaji za reklinaciju, treba početi sa vežbama što ranije (u sedmoj godini života) u ustanovama koje su za to specijalizovane (dispanzer za sporsku medicinu u Nišu već 40 godina sa uspehom opservira ovakve pacijente).
Adolescentna kifoza
– primarni prolaps diskusa u spondilozu pršljena (Schmoral),
– poremećaj ostifikacije i nepravilnost epifiznih pokrovnih pločica tela pršljenova,
– avaskularna nekroza epifize pršljenova (Azhauser),
– skraćenje mišića pregibača kolena i posledično savijanje kičme (Lambrinudi).Naša iskustva govore to da se ovo oboljenje javlja između 9. i 16.godine dok ga mnogi autori vezuju za period od 12. do 17.godine. Pogrešne vežbe i jače naprezanje ali i opterećenje pogoršavaju bolest i bolovi su intenzivniji. Promene na epifizama (diskusima) i oštećenja na šestom do dvanaestom grudnom pršljenu postaju klinasti i to naročito napred. U praktičnom životu kifozu još nazivaju pogrbljenost, okrugla leđa.Bol je obično lociran niže dorzalno i u gornjem delu lumbalne kičme. Spazma mišića obično nema. Može da se javi blagi bol, lako zamaranje i ograničena pokretljivost. Kod blagih oblika insistira se na pravilnom stavu tela, preporučuje se korišćenje ravne i tvrde postelje. Kod progresivnih slučajeva pribegava se operativnom zahvatu, a u novije vreme preporučuje se mider. Pored vizuelnog aspekta za postavljanje dijagnoze, radiološki nalaz je jedan od najznačajnijih.
Senilna kifoza
 Osteoporoza uzrokuje senilnu kifozu. Senilna kifoza nastaje u periodu poremećaja metabolizma kostiju povezanom sa stepenom aktivnosti samih koštanih ćelija. Prednji delovi tela pršljenova kolabiraju pod opterećenjem, kičmeni stub formira okruglu kifozu rebra se približavaju bedrenjači, a pokretljivost kičme je smanjena. Visina tela se smanjuje za 15 santimetra, nekada i više, i nastaje disproporcijan u odnosima ekstremiteta.Pacijent oseća zamor, umor, bol u kičmenom stubu, karlici, a ponekad bol iritira predeo oko slabina i nadole duž nogu. Rengenski nalaz je dosta oskudan, pa se često pacijent vodi pod dijagnozom artritis.
Osteoporoza uzrokuje senilnu kifozu. Senilna kifoza nastaje u periodu poremećaja metabolizma kostiju povezanom sa stepenom aktivnosti samih koštanih ćelija. Prednji delovi tela pršljenova kolabiraju pod opterećenjem, kičmeni stub formira okruglu kifozu rebra se približavaju bedrenjači, a pokretljivost kičme je smanjena. Visina tela se smanjuje za 15 santimetra, nekada i više, i nastaje disproporcijan u odnosima ekstremiteta.Pacijent oseća zamor, umor, bol u kičmenom stubu, karlici, a ponekad bol iritira predeo oko slabina i nadole duž nogu. Rengenski nalaz je dosta oskudan, pa se često pacijent vodi pod dijagnozom artritis.
Lečenje staračke kifoze, kada postoje tegobe, indikuje se terapija miderom, dijetom bogatom kalcijumom i uzimanjem vitamina C.
Kineziterapija kifoze
Na osnovu kliničkog nastanka kifoze (Moova podela) kroz pojedine stavove, sprovodi se na sledeće načine:
- Na rengenskom snimku nema promena ( klinički blaga kifoza – samo kineziterapija),
- Početne klinaste deformacije ( Milwocki mider – deformitet je korektibilan),
- Nekorektibilan deformitet sa kardiorespiratornim smetnjama (Šmorlova hernia, operacija reklinacija, onda gips, Milwocki i TLSO mider).
Lordoza
Lordoza (lordosis) je povećanje prednje krivine cervikalnog ili lumbalnog dela kičme u kombinaciji sa lumbosakralnim uglom i 
Lordosis se leči slično kao kifoza. Vežbe koje u praksi primenjujemo su:
– istezanje m. Quadratum lumborum,
– istezanje i jačanje trbubušnih mišića gore navedenih u cilju iklinacionog ugla karlice,
– istezanje zadnje lože nadkolenice.
Hiruškim intervencijama se pribegava kada su nastale koštane deformacije. Terapija se kombinuje ortopedsko-ortotskim sredstvima sa kineziterapijom.
Scolioza
Skolioza (scoliosis) je bočna lateralna i rotatorna krivina kičmenog stuba nastala usled deformacije jednog ili više tela pršljenova, međupršljenova, međupršljenskih hrskavica ili usled slabosti ligamenta i mišića kičme. Primarna krivina (jedna ili više), je početni stadijum defotmiteta a sekundarna ili kompenzatorna krivina razvija se naknadno u cilju održavanja uspravnog stava glave, trupa i karlice.Poremećaj jednog od centara ostifikacije formira polupršljen koji je jedan od uzroka kongenitalne scoliose. U praksi često srećemo spajanje cervikalnih pršljena koje sa sobom povlači i skraćenje vrata i njegovu slabu pokretljivost tzv. Klippel-Feillov sindrom, što ima za posledicu razvoj skoliose. Ovo oboljenje se najčešće javlja u dečijem i adolescentnom periodu. Adekvatna i pravovremena terapija u toku rasta daje dobre prognoze u lečenju scoliose. Zbog svoje kopleknosti još stari Grci su znali za ovo oboljenje (Hipokrat), međutim, i pored toga etiopatogeneza bolesti još uvek nije u potpunosti rasvetljena.
Klasifikacija
Skolioza može biti mobilna ili fiksirana. U početnom stadijumu je mobilna a u krajnjem fiksirana. Po stadijumima, skolioza može biti : blaga, umerena, teška.Skolioze po stepenu mogu biti :
- skolioza prvog stepena – deformitet se može otkloniti radom na jačanju mišića i suspenzijom deformiteta,
- skolioza drugog stepena – prisutna je grba koja se i vežbama ne može sasvim izravnati,
- skolioza trećeg stepena – bitna korekcija nije moguća osim operativnim putem.
Klasifikaciju scoliose za praktičan rad dao je COBB –u
- Funkcionalne skolioze – loše držanje, nejednakost nogu, amputacija, kontraktura kuka
- Strukturalne, skoliozeidiopatske, osteopatske, kongenitalne, torakogene, osteodistrofije, neuropatske (paralitične), poliomyelitis, druga nervna oboljenja miopatske mišićne distrofije.
Etiopatogeneza
 Položajna ili funkcionalna skolioza – uvek se razvija u lumbalnom ili vratnom delu kičme. Karakteristika je to da je privremena i zavisi od polažaja nogu, karlice ili spazma mišića. Prisutna je pri sedenju i stajanju a gubi se u ležećem položaju, ako ne postoji spazam mišića. Kod ovih skolioza, krivina je obično blaga od 1,5 do 3 cm. Nije udružena sa rotacijom tela pršljenova pa se zbog toga i lako ispravlja.Strukturalna skolioza – nastaje usled promene na pršljenovima, rebrima i muskuloligamentarnom aparatu. Krivina je stalna pri svakom položaju tela. Izražena je rotacija pršljenova, uvek prema konveksnoj krivini. Udružena je sa anteriposteriornom krivinom kičme, različitog je stepena i pogoršava se u periodu rasta. Često u praksi srećemo udruženo posturalne i istrukturalne skolioze.
Položajna ili funkcionalna skolioza – uvek se razvija u lumbalnom ili vratnom delu kičme. Karakteristika je to da je privremena i zavisi od polažaja nogu, karlice ili spazma mišića. Prisutna je pri sedenju i stajanju a gubi se u ležećem položaju, ako ne postoji spazam mišića. Kod ovih skolioza, krivina je obično blaga od 1,5 do 3 cm. Nije udružena sa rotacijom tela pršljenova pa se zbog toga i lako ispravlja.Strukturalna skolioza – nastaje usled promene na pršljenovima, rebrima i muskuloligamentarnom aparatu. Krivina je stalna pri svakom položaju tela. Izražena je rotacija pršljenova, uvek prema konveksnoj krivini. Udružena je sa anteriposteriornom krivinom kičme, različitog je stepena i pogoršava se u periodu rasta. Često u praksi srećemo udruženo posturalne i istrukturalne skolioze.
Loše držanje i postojanje skolioze jedno drugo pojačava odnosno, daje težu kliničku sliku. Kraća noga na strani slabih mišića pojačava skoliozu, ako je na suprotnoj strani – ona je umanjuje. Kod skolioze postoji krivina na desno i lumbalna krivina na levo, od kojih je jedna obavezno kompenzatorna. Ako pored torzije postoji i savijanje kičme prema natrag, onda govorimo o kifoskoliozi.
Prema tome, desnoj zadnjoj rebarnoj grbi odgovara leva, prednja rebarna grba Usled nagiba, rebra su i dalje na konveksnoj strani spuštena i divergiraju, na konkavnoj se pružaju više horizontalno, pa se prema sredini konveksiteta sve više zbijaju. Krivine rebra određuju i položaj lopatica. Na rebarnoj grbi, lopatice se odižu kao krilo, njena se unutrašnja ivica udaljava od trnastih nastavaka.
Grudna kost pomerena je prema konkavnoj strani, donji krak je ukošen lateralno, ona je rotirana oko uzdužne osovine,tako da jedna bočna ivica obično na konkavnoj strani prominira.Lumbalna skolioza – zbog krivine kičme donji deo tela izgleda pomereno bočno, te jedna polovina karlice jače iskače. Sama linija od grudnog koša do ilijačne kriste je zaravnjena sa jedne, a oštro usečena sa druge strane. Lumbalni segment obrazuje duguljasta tumefakcija usled iskakanja poprečnog nastavka. Mogući su i neuralgički bolovi zbog zbijanja rebara na konkavnoj strani krivine i pritisaka koji vrše na međurebarni nerv. Može da se javi bol prilikom sedenja, kao i kod guranja i naglih pokreta zbog uklještenja mekih delova između 12. rebra i ilijačne kriste.
Dijagnostika
Na sistematskom pregledu u obdaništu, školi ili kod kuće, gde roditelji prvi primete promene kod deteta, kao što je žalba na bol, zamor i ukočenost, upućuje dete u zdravstvenu ustanovu gde se počinje sa dijagnostikom njegovog zdravstvenog statusa.Dijagnoza se postavlja na osnovu kliničkog i radiografskog nalaza.
Klinički pregled
Pregled koji obavlja lekar je takav da se od pacijenta zahteva da stoji u potpuno relaksiranom stanju, da je svučen, da je bos i da noge postavi paralelno. Lekar posmatra pacijenta otpozadi. Lekar palpira spinozne nastavke i obeležava ih prikladnom olovkom, a sve promene počev od krivina na kičmi njihove lokacije, pravac i stepen pomeranja trupa bočno, asimetriju ramena, lopatice i karlice upisuje u kartone koji su unapred za to pripremljeni.
Da bismo ispitali mobilnost trupa savijamo ga bočno i napred a ujedno vršimo trakciju glave kada dolazi do ispravljanja krivine. Rotacija se dobro vidi pri savijanju napred. Suštinski, kod skolioza treba testirati snagu mišića, naročito erektora kičme, abdominalnih i torakalnih mišića. Vitalni kapacitet igra važnu ulogu u određivanju skolioze kao i ekspanzija toraksa. Bitno je izmeriti telesnu visinu pacijenta u stojećem i sedećem položaju.
Klinički znaci koji dominiraju (po Jeftiću, 2001.) i koji se obavezno evedentiraju su: položaj glave, visina ramena, položaj lopatice, merenje trouglova stasa (Lorenz –ovi trougli), položaj karlice, mišićni test osovinskih kinetičkih lanaca (Jeftić 1994.), kontrakture pelvifemoralnih mišića, visina rebarne grbe i translacija kičmenog stuba.
Radiografska dijagnostika
Rengenskim snimkom potvrđujemo ugao krivine koji se određuje u odnosu na 180 stepeni, sa lokacijom centra tela krajnih pršljenova i središnjeg pršljena.
Pri određivanju krivine kod skolioze tražimo razlike primarne skolioze i kompenzatorne skolioze na anatomskim razlikama pojedinih krivina. Po pravilu, primarna krivina je većeg stepena i manje je savitljiva. Rengenskim snimkom, u principu, skoliozu slikamo u stojećem položaju, po mogućstvu da jednim snimkom obuhvatimo ceo kičmeni stub. Najobjektivnija metoda za merenje ugla krivine kod scoliose je Lippman –Cobbova tehnika, ali se ponekad koristi i stara tehnika po Ferguson –Risseru.
Evolucija i prognoza
- primarne lumbalne imaju relativno dobru prognozu,
- primarne torakolumbalne scolioze postižu veliki stepen krivine, ali u principu nema deformacija,
- često se sreću kombinovano sa dve primarne krivine – lumbalnom i torakalnom, i one koje nemaju veliki stepen skoliotične krivine, jedna drugu kompenzuju,
- primarne torakalne dostižu veliki stepen deformacije – imaju lošu procenu, i najčešće dolazi do respiratorne i cirkulatorne insuficijencije sa letalnim završetkom,
- cervikotorakalne veoma ružno izgledaju, ne dostižu veliki stepen deformiteta.
- praćenje kongenitalnih skoliotičnih krivina nije fundamentalni kriterijum, suština je u praćenju same scolioze,
- pre treće godine života javljaju se infantilne scolioze, mogu da se jave u dva oblika i to evolutivni (veoma loša prognoza) i statički rezulotivni gde se javlja najčešće stagnacija scoliose,
- između 5. i 8. godine javlja se juvenilna sa veoma lošom prognozom i sa pojavom velikih krivina,
- sa pojavom puberteta, posle 10. godine života, javljaju se adolescentne koje po zdravlje pacijenta ne moraju da budu opasne, ali dovode do velikog deformiteta. Ove scoliose treba ozbiljno shvatiti i dobro ih propratiti.
Kineziterapija scolioze
Lečenje skolioze funkcionalnog tipa u osnovi ima zadatak da eliminiše svaka fizička ili drugog stanja čija je posledica asimetrija trupa. To su najčešće kraća noga, anemija, mentalni i fizički zamor, očni i audiktivni defekti i slično.Suština je u vežbama korekcije deformiteta putem vežbi koje se konstantno sprovode – nekad i u periodu od više meseci pa čak i godina.(vežbe iz DMS) Između vežbi, koristi se korektivni aparat u cilju nedozvoljavanja vraćanja tela u nepravilan položaj. Prognoza kod funkcionalnih skolioza je dobra, a posle postizanja pozitivnih rezultata pacijent obavezno treba da nastavi sa vežbama.
Strukturalne skolioze su veoma komleksne za lečenje, one se u potpunosti ne mogu sanirati, ali uspeh stepena njihove sanacije najviše leži u jačini ličnosti i volji pacijenta. Veoma važan faktor je i doba života kada se počinje sa korekcijom – što je osoba mlađa, šansa za bolju prognozu je veća. Osnovna terapija u lečenju ovog vida scolioze je savladavanje kontraktura mekih tkiva uticajem na strukturu pršljenova i rebara menjajući njihovu funkciju prevođenjem trupa u drugi položaj, a u cilju dovođenja položaja suprotnom deformitetu (Wolffov zakon), modifikacijom rastenja tela pršljenova, promenom nadražaja na epifizne hrskavice pršljenova promenom položaja trupa, pravca i jačine sila opterećenja – težine. Često pribegavamo mobilizaciji pršljenova i rebara, vršimo redukciju korekciju deformiteta primarnom trakcie na krajevima kičme, ili trakcijom i pritiskom na vrh svake krivine a sve u cilju ojačavanja mišića trupa, ramena i karličnog pojasa.
U suštini, da bismo popravili skoliozu, koristimo sledeće metode lečenja: gimnastičke vežbe, potporni aparati, korektivni aparati, forsirana korekcija i kao poslednji stadijum – hiruški zahvat. Vežbe mogu direkno da poprave držanje, snagu mišića da otklone umor, i sigurno predstavljaju najbolji metod neoperativnog lečenja. U slučaju napredovanja bolesti hiruški zahvat je jedini način korekcije, ili fuzija kičmenih pršljenova (spondiloidesis).U preoperativnoj fazi i fazi pokušaja izbegavanja operativnog zahvata primenjuje se Risserova metoda (mider).
Povrede ramena
Povrede ramena
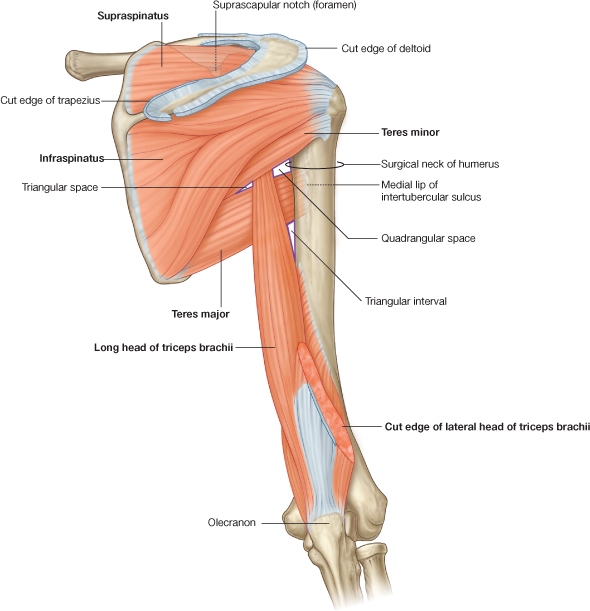 Povreda ramena je čest klinički entitet s koji se susrećemo u lekarskoj praksi. Poseban problem predstavlja kod sportista zbog višestruke funkcije ramenog dela i složenih anatomskih struktura.
Povreda ramena je čest klinički entitet s koji se susrećemo u lekarskoj praksi. Poseban problem predstavlja kod sportista zbog višestruke funkcije ramenog dela i složenih anatomskih struktura.
Funkcionalna anatomija ramenog pojasa
Koštanu arhitekturu ramenog zgloba čine tri kosti scapula, humerus i clavicula. U funkcionalnom pogledu rame obrazuje pet funkcionalnih zglobova sinergijskog delovanja i to: sternoklavicularni, acromioclavicularni, subacromijalni, scapulotoracalni i glenohumeralni zglob.
Pasivni stabilizatori zgloba ramena su fibrozno tkivne strukture, a funkcija zavisi od bazičnog kvaliteta njihovog tkiva i samog položaja ramena u prostoru. Čine ga: labrum glenoidale, zglobna kapsula, glenohumeralni ligamenti, korakohumeralni ligamenti i tetiva m. subscapularisa (delimično).
Aktivni stabilizatori zgloba ramena su devet mišića koji preko ovog zgloba prelaze, s tim da se dva mišića (m. deltoideus i m. pectoralis major) funkcionalno razlikuju, što povećava broj mišića koji učestvuju u aktivnoj kontroli zgloba ramena na dvanaest.
Osnovna im je uloga izvođenja propulzivnih pokreta ali i zaštita pasivnih struktura zgloba.
Po anatomskoj podeli, mišići se dele na: površne, duboke i periferne.
Površni mišići su: tri snopa mišića deltoideusa, i u funkciji su primarnih elevatora zgloba ramena, a pomažu im i m. pectoralis major, m. coracobrahijalis i m. biceps brahi.
Duboku grupu mišića čine: m. supraspinatus, m. infraspinatus, m. teres major i m. subscapularis. Osnovna funkcija im je da skreću glavicu humerusa prilikom podizanja ruke.
Periferni mišići ramena pružaju se od grudnog koša do humerusa (m. pectoralis major i m. latissimus dorsii). Ovi mišići se sastoje od dugih niti, što omugućuje brzu i snažnu ekstenziju ruke iz podignute pozicije.
Akromijalni luk grade dve anatomske strukture i to acromion i fibrozni produžeci processusa coracoideusa ligamenta coracoideuma. Veličina prostora kod normalnih ljudi iznosi između 7 i 14 mm. U ovom koštanom međuprostoru smeštena je tetiva m. supraspinatusa koja klizi između dva koštana masiva, što predstavlja jedinstveni primer u artrologiji.
Pokreti u ramenom pojasu 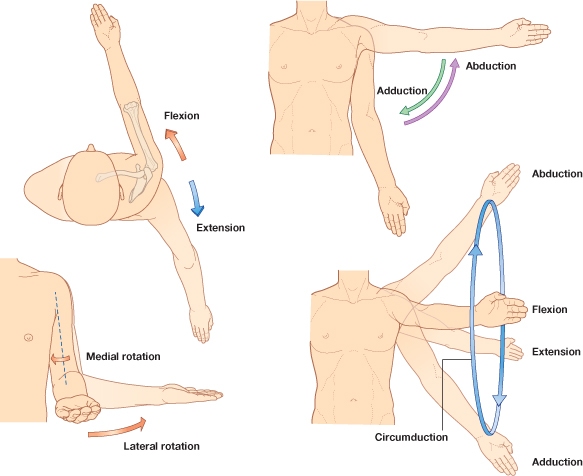
Inicijalni položaj.
Pripremna faza bacanja ili faza natezanja opruge.
Inicijalna akcija ubrzanja ili faza akceleracije.
Faza posle bacanja ili faza deceleracije.
Vrste povreda ramena
Značaj ramena poetično je dao Kessel:“Rame kod čoveka predstavlja interesantan paradoks, iako poezija i proza obiluju metaforama o njemu kao nosiocu tereta, to je samo njegova najmanje važna i najprostija funkcija“.
Plivačko rame
Plivačko rame je karakteristična povreda ramena. Javlja se kod plivača gde dolazi do istegnuća, ili male naprsline supra-spinalnog mišića. Paralelno dolazi do istegnuća (ili naprsnuća rotatora isprepletane grupe mišića uključujući i supraspinalni mišić) tetiva i kapsule koja okružuje rame i daje mu stabilnost na kuglastom zglobu. Pored plivanja i vaterpola, plivačko rame se javlja kod košarkaša, rukometaša, tenisera, ragbista, a često ga srećemo kod zidara, slikara, kao i kod nekih fabričkih poslova i radova u kući.
Klinička slika: Sindrom prenaprezanja ramena karakteriše se kroz četiri faze:
1. faza – bolnost posle napora
2. faza – bolnost na početku zagrevanja, gubi se tokom igre i ponovo se javlja kod zamora
3. faza – bolnost i u miru i u naporu
4. faza – bolnost u mirovanju.
Lečenje: konzervativno i to relaksacionim odmorom, fizikalnim procedurama, oralnim uzimanjem analgetika, nesteroidnih antiinflamatornih lekova (NSAIL) i infiltracija lekova u bolno rame.
Sindrom posezanja
Sindrom posezanja se javlja kod povrede rotatora sa pojavom otoka i jakim bolom. Bol je naročito izražen noću u gornjem i prednjem delu ramena. Slabost i bol pri pružanju ruke napred ili na gore, ograničen pokret ramena naročito kada se ruka drži u stranu.Akutne povrede mišića ramena
Akutne povrede mišića ramena su muskulotendinozne povrede ramena sportista i tu spadaju prvenstveno povrede m. deltoideusa, m. tricepsa, m. pecctoralisa majora i tetive m. trapeziusa.
Povreda je najčešće posledica direknog udarca ili ekcesivni pokret pri mehanizmu bacanja. Ove povrede su češće kod sportista sa posturalnim deformitetom. Statički položaj tela izaziva veliko trošenje mišića i ligamenata i tako vremenom nastaju povrede.
1. Akutne povrede deltoidnog mišića
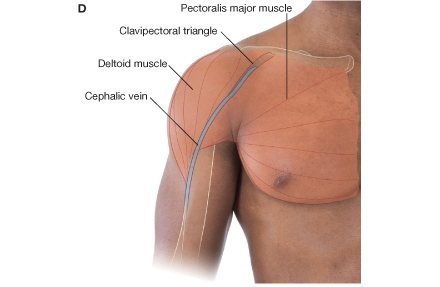 Deltoidni mišić je spoljašnji mišić ramena. Svojim mišićima ublažava koštani reljef i daje mu oblinu. Sastoji se od tri snopa: prednjeg, srednjeg i zadnjeg koji se međusobno razlikuju po pripoju, pravcu prostiranja vlakana i po svom dejstvu. Široko ga okružuje acromion, korakoid i velika kvrga humerusa, pa se tu dešava veliki broj povreda poserbno kod sportita na šuterskim treninzima. S obziroma na lokalizaciju lezije, povrede možemo podeliti na tri grupe:
Deltoidni mišić je spoljašnji mišić ramena. Svojim mišićima ublažava koštani reljef i daje mu oblinu. Sastoji se od tri snopa: prednjeg, srednjeg i zadnjeg koji se međusobno razlikuju po pripoju, pravcu prostiranja vlakana i po svom dejstvu. Široko ga okružuje acromion, korakoid i velika kvrga humerusa, pa se tu dešava veliki broj povreda poserbno kod sportita na šuterskim treninzima. S obziroma na lokalizaciju lezije, povrede možemo podeliti na tri grupe:
Povrede prednjih snopova m. deltoideusa – karakteristične su za kraj retropulzije inicijalne faze ubrzanja. Javljaju se kao rezultat suprostavljanja protivničkom igraču i snažnoj antepulziji i abdukciji ruke koja baca loptu. Radi se direkno o hvatanju za ruku šutera dok se lakat još uvek nalazi iza ramena. Simptomi se odmah javljaju, bolovi se pojačavaju a pun intenzitet postižu 10 sati posle povrede. Kliničkom slikom dominira otok u prednjoj trećini deltoidnog mišića koji je vidljiv, javlja se nemoć, abdukcija u prednjoj ravni, i jasno ograničena osetljivost njegove prednje trećine. Lečenje se bazira na klasičnim metodama sportske traumatologije.
Povrede srednjih snopova m. deltoideusa – retko se dešava, a suština povrede je u abdukciji ramena protiv otpora u lateralnom planu. Početak tegoba nije preterano izražen a klinički se manifestuju osetljivošću u srednjoj trećini deltoidnog mišića i to pojavom bola i slabom abdukcijom u lateralnom planu. Lečenje identično povredama prednjeg snopa.
Povrede zadnjih snopova deltoideusa – dešava se pri krajnoj antepulziji ruke. Mišić je potpuno rastegnut vulnerabilan. Ova povreda se javlja kod sportista koji nisu izvršili pravilnu pripremu za pucački trening tkz. „pucačka ruka“. Lečenje je identično prethodnim sa dodatkom laseroterapije, impulsnog magnetnog polja i kombinacijom struja, a posle tri do pet dana uključivanjem ultrazvuka.
Akutni “grč” u ramenu javlja se kod bacača a suštinski se radi muskulotendinoznoj povredi m. trapeziusa usled naglog istezanja aktivno zgrčenog mišića sa rascepom manjeg broja vlakana ovog mišića na uglu vrata.
2. Akutna povreda m. tricepsa 
Povrede tetive duge glave ovog mišića su najčešće kod sportova gde dolazi do nagle deceleracije ruke na kraja bacanja. Kod naglog pokreta dolazi do avulzije njegovog scapularnog pripoja. Bol se prostire u posteriornom pazušnom naboru. Pri svakom
bacanju bol se povećava. Princip lečenja – bazična terapija.
Luksacija ramena
Iščašenje ramena nastaje kad kost nadlaktice (humerus) izleti iz zgloba i nađe se obično ispred ili ispod ramena. U tom slučaju ligamenti i ostala vezivna tkiva su istegnuta, ili pokidana, a ponekad dolazi do povrede nerava i krvnih sudova ramena, što izaziva utrnulost šake i gubitak cirkulacije u ruci.
Povreda nastaje padom na ispruženu šaku ili ruku, direktan pad ili udarac u rame, ili nasilno savijanje ruke preko glave. Najčešće se javlja kod džudista, a često i u svim igrama sa loptom usled nepažnje u igri. Dominira jak bol, ograničen je pokret ramena, javlja se otok i podliv zbog unutrašnjeg krvarenja. Praksa pokazuje da jednom iščašeno rame uvek ostaje iščašeno rame.
Treba raditi na jačanju mišića kako bi se stabilizovale ligamentarne i tetivne veze. Kod sportista nestabilost ramenog pojasa odnosi se na glenohumeralni i akromioklavikularni zglob, a retko i sternoklavikularni zglob.
1. Luksacija glenohumeralnog zgloba
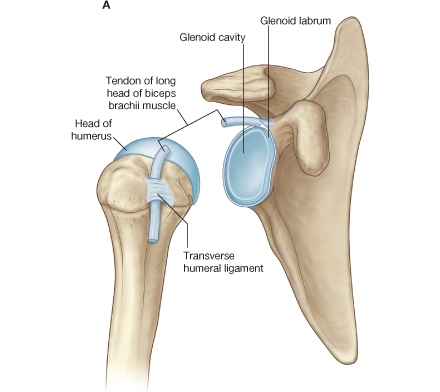 Luksacija može imati akutnu i hroničnu etiologiju. Nestabilnost humeroskapularnog zgloba deli se u tri grupe i to: prema etiologiji, pravcu i tipu. Najbolju podelu dali su: F. Russell i M. Warren:
Luksacija može imati akutnu i hroničnu etiologiju. Nestabilnost humeroskapularnog zgloba deli se u tri grupe i to: prema etiologiji, pravcu i tipu. Najbolju podelu dali su: F. Russell i M. Warren:
A. Tip-luksacija: 1. subluksacija i 2. subluksacija – luksacija
B. Pravac: 1. prednje, 2. zadnje 3. u više pravaca: a) prednje – zadnje, b) zadnje – prednje i c) prednje – donje – zadnje
C. Etiologija: 1. traumatske, 2. atraumatske i 3. voljne, nevoljne, kongenitalne, neuromuskularne.
Subluksacije glenohumoralnog zgloba – povećana pokretnost glave humerusa u glenoideu. Nastaje najčešće padom na ispruženu ruku, ili pri bacanju lopte, ali tada je zglob već u hroničnoj fazi oboljenja. Subluksacija je samo uvod u luksaciju ramena. Prema pravcu razlikujemo tri tipa: prednji, zadnj i više pravca. Može a i ne mora biti bolna, a dijagnoza se postavlja radiografskim snimkom i arteriografijom ramena. Terapija je konzervativna. Hiruška intervencija se radi u izuzetnim slučajevima.
Luksacija glenohumeralnog zgloba – često se javlja kod sportista i to: džudista, rukometaša, boksera i rvača. Javlja se kao posledica indireknog dejstva sile, a najčešće do povređivanja dolazi direknim padom na opruženu ruku sportiste. Uticaj sile na glavu humerusa u odnosu na glenoidu izaziva tri tipa luksacije glenohumeralnog zgloba i to:
Prednje luksacije (ligamentum subcoraracoidea) – najčešća luksacija. Posebno se javlja kod sportista ispod 20. godina. Mehanizam ove povrede je pad na ispruženu ruku. U kliničkoj slici dominira jak bol pa najčešće sportista zdravom rukom pridržava povređenu ruku. Javlja se znak „epolete“ fenomen opruženog otpora, kao i gubitak deltoidne crte. Često kod ovih povreda može biti lediran i nervus axillaris. Lečenje se karakteriše repozicijom i imobilizacijom od 21.dan. Recidiv je čest kod mladih sportista što treba ožbiljno shvatiti i preventivno delovati.
Zadnje luksacije (ligamentum subacromialis) – retko se javlja kod sportista. Mehanizam nastanka ove povrede je pad na ruku ispruženoj u polju sa laktom u punoj ekstenziji i unutar rotiranim humerusom. Najčešće se dešava kod rukometaša. Zadnje luksacije mogu nastati i kao posledica hiperlaksiteta zadnje zglobne kapsule ili na bazi displastičnog glenoida. Dijagnozu potvrđujemo radiografskim snimkom, a lečenje: repozicija i imobilizacija 21.dan u spoljnoj rotaciji i lakoj abdukciji ruke.
Donje luksacije (ligamentum axillaris) – nastaje usled pada glave nadlaktične kosti koja pritisne akromion, zglobna čaura se razdere u axillarnom predelu a glava je potisnuta ispod glenoidalne čašiće (ligamentum axillaris), i nakon završenog procesa luksacije pada dole uz prsni koš, a iščašena glava se zaustavlja ispod korakoidnog nastavka.
2. Luksacija sternonoklavikularnog zgloba
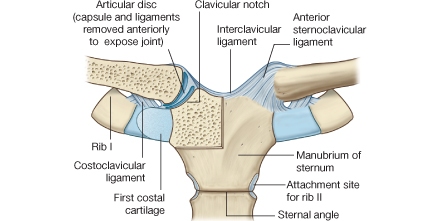
Ova luksacija nastaje padom na rame. U tom trenutku dejstvuje sila duž osovine ključne kosti, i pritiska rame na dole i nazad. Medijalni deo ključne kosti upre se u prvo rebro a mehanizam poluge nakon odvajanja čaure kost pomakne ispred ili iznad prsne kosti. Pokreti u ramenu postaju otežani, a bol je prisutna u predelu luksacije. Ovaj oblik luksacije se i najčešće sreće u sportsk-medicinskoj praksi. Pomeranje ključne kosti dorzalno izaziva pritisak klučne kosti na nervus vagus i traheju.
3. Luksacija akromioclavikularnog zgloba
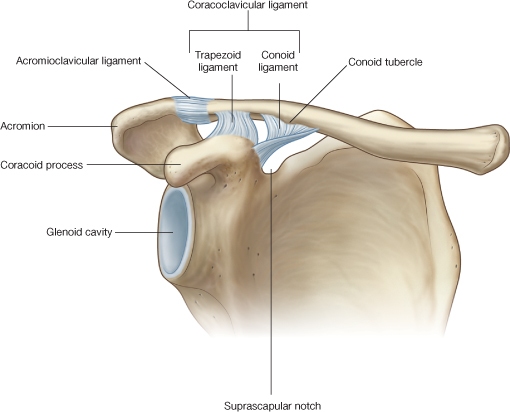 Mehanizam povrede može biti direktan i indirektan. Najčešće u praksi srećemo direktan oblik koji usled pada na vrh ramena sile kompresije direkno usmerene dovode scapulu prema dole i medijalno, a klaviculu prema gore. Bol je prisutan a dolazi i do oštećenja hrskavice u oštećenom zglobu. Kod sile jačeg intenziteta dolazi do distenzije zgloba i nema promene u samom sastavu zgloba.Kod sile jače od 40. kp izaziva istezanje acromioclavicularnog ligamenta, a sila jača od 80 kp (prema Fressleru) isteže i ligamente conoideum i trapezoideum izazivajući pravu luksaciju ovog zgloba.
Mehanizam povrede može biti direktan i indirektan. Najčešće u praksi srećemo direktan oblik koji usled pada na vrh ramena sile kompresije direkno usmerene dovode scapulu prema dole i medijalno, a klaviculu prema gore. Bol je prisutan a dolazi i do oštećenja hrskavice u oštećenom zglobu. Kod sile jačeg intenziteta dolazi do distenzije zgloba i nema promene u samom sastavu zgloba.Kod sile jače od 40. kp izaziva istezanje acromioclavicularnog ligamenta, a sila jača od 80 kp (prema Fressleru) isteže i ligamente conoideum i trapezoideum izazivajući pravu luksaciju ovog zgloba.
Zbog velikog značaja ovog zgloba u sportsko-medicinskoj praksi ima dosta različitih podela u literaturi. Mi predlažemo sledeću:
Prvi stepen – radi se o bolnoj distenziji mekih struktura acromioclavikularnog zgloba, sa očuvanim integritetom zgloba.
Drugi stepen – dolazi do prekida ligamentuma akromioklavikulare, sa postojanjem lakšeg oblika denivelacije koštanih okrajaka zgloba i pojavom subluksacije.
Treći stepen – potpuna ruptura svih ligamenata uz kompletno razdvajanje klavikule i akromiona odnosno luksacije zgloba.
Lečenje prvog i drugog stepena je isključivo konzervativno uz odlične rezultate i elektroterapeutske kombinacijone metode:
a) impulsno magnetno polje, biostimulativni laser, kineziterapija, vakus,
b) impulsni ultrazvuk, interferentne sruje, masaža vezivnog tkiva, kineziterapija,
c) interferentne struje, kriomasaža, kineziterapija, sonodinator,
d) interferentne struje, elektroforeza novokaina i kalijum jodida, masaža vezivnog tkiva, kineziterapija.
Dok kod trećeg stepena autori se razilaze u stavovima dok su jedni za obavezan operativni zahvat, dotle drugi ističu odlične rezultate postignutim konzervativnim lečenjem luksacije acromioclavicularnog ligamenta.
Lumbalni sindrom kod sportiste (lumbalni intervertebralni diskus)
Autor: Prof. dr Milorad Jerkan
Kod sportista lumbalni sindrom srećemo još u periodu pre puberteta i pubertetu. Naporni treninzi i takmičenja izazivaju „zamor tkiva“ i to predstavlja jedan od glavnih faktora za pojavu ovog oboljenja.
Mlada tkiva diskusa sporo degenerišu i atrofiraju (juvelarni lumbalni sindrom), komresija radiksa duže tralje ali se i sporije povlači oboljenje je po obimu manje ali lečenje je teže nekad samo operativni zahvat daje komletan uspeh. Posebna ove povreda je izražena kod sportista gde pritisak trpi kičmeni stub kod pokret pri izbacivanju tereta (bacači kladiva, diska, kugle i koplja), kod sportova napora (dizači tereta, rvači, gimnastičari), sportovi sa doskokom (skakači u dalj, troskokaši i skakači sa motkom), i u kontaknim sportovima (ragbisti, fudbaleri i karatisti). Mehanizam nastajanja povrede nije kongenitalne prirode odnosno kongenitalne malformacije pršljenova, već je prvenstveno diskalne mehanogeneze. Ranije se smatralo da se lumbalni sindrom javlja u trećoj, četvrtoji ili petoj deceniji života. Ovakve tvrdnje gube na svom utemeljenju zbog profesionalizacije sporta i nedoziranih treninga od radosti.
Klinička slika
Kliničkom slikom dominira osnovni bol u krstima u lumbosakralnoj regiji po sredini paravertebralno i intravertebralno. Etiologiju bolova treba tražiti u nepravilnom istezanju sportista, velikim pritiscima na ovu regiju i na meka tkiva kičme: ligamente, kapsulama malih zglobova,diskusika korenima mišića i nerava. Bolovi ovog tipa veoma brzo prestaju (posle odmora sportiste od sportske aktivnosti), a u težim slučajevima bol traje zavisno od intenziteta i trajanja kompresije. Pored lumalnom javlja se i ishialgični bol i to u njegovim granama na n.peroneusu i n. tibialisu a ponekad bol se širi i prema testisu.
Simptomi oboljenja mogu se podeliti na spinalne koji se direkno ispoljavaju na kičmu, i radikularne koji nastaju zbog oštećenja nervnih korena. Suštinski sve ove promene odigravaju se na kičmi.
Spinalni znaci
antalgična skolioza (inklinacuja celog kičmenog stuba na jednu stranu)
rigidnost – kontraktura paravertebralnih mišića,
perkusija na procesusu spinozusu (najčešće na pršljenima L5. i S1.),
„znak zvonceta“– pritiskom palcem između dva procesusa spinosusa i vertebralnog segmenta
gde je oštećen diskus, izaziva bol u krstima i niz nogu,
ograničeni i bolni pokreti u lumbalnom delu kičme, elastičnost kukova i istegljivost pelvifemoralnih mišića (flektora, aductora natkolenice i drugih fleksora potkolenice) koje su često skraćeni i sprečavaju amortizacionu sposobnost karlice i lumbalne kičme.
Radikularni znaci
bolovi i trnjenje (parestezija), imaju karakterističnu topografsku putanje ishialgičkog nerva sa komprimiranim korenima od L4 do S1.
retko pritisak (najređe) na L3 i L4 karakterišu bolove i trnjenje od lumbalnog dela kičme prema spoljašnjoj i prednjoj strani natkolenice do kolena ili nešto ispod potkolenice (n. femoralis)
pritisak na L5 izaziva bolovi prema gluteusu, spoljašnjoj strani natkolenice i potkolenice, iznad spoljašnjeg maleolusa suprotno do palca,
pritisak S1 izaziva bolove u krstima, i širi se do zadnje strane natkolenice i potkolenice sve do pete, a onda spoljašnjom stranom stopala do malog prsta,
Lazarevićev znak – bolovi i trnjenje prostiru se duž ishijadičnog nerva (u dorzalnom dekubitusu, noga se sa obolele strane flektira u kuku dok je koleno ispruženo),
Oštećenje senzibiliteta je neurološke prirode. Može biti delimična (hipestezija), odnosno potpuna (anestezija), a osnovni pravac delovanjem je na donjim ekstremitetima,
Oslabljeni ili ugašeni tetivni refleksi snižen ili ugašen patelarni refleks (koreni L3 i L4) Ahilov refleks se javlja kod oštećenja korena S1,
Motorni ispadi izazivaju pareza i paraliza mišića inervisanih oštećenim korenima nerva, sa mogućnošću mišićne atrofije:
L3–L4 pogođena inervacija m.kvadricepsa (retko), L4–L5 (koren L5) slabost ekstenzora palca prstiju, a retko m. tibialis anterior („peroneusna paraliza“), sa oslabljenom dorzifleksijom stopala, stopalo se vuče (petlov hod) a pacijent ne može da hoda na pete,
kod sindroma kaude ekvine dolazi do medijalnog prolapsa diskusa i kompresije sa gubitkom senzibiliteta u obliku jahačkih čakšira i gubitkom kontrole svinktera,
Nervni koreni na mestu kompresije su spljošteni i deformisani. Spinalni koreni su osetljivij na kompresiju perifernih nerava zbog slabije vaskularizacije, prostor lumbalnog kanala i intervertebralnih otvora povećavaju se pri fleksiji, a smanjuje pri ekstenziji, kompresija radikusa na samom početku oboljenja izaziva bolove i senzitivne ispade.
Nedvidek pod lumbalnim sindromom podrazumeva „ tegobe u vidu bolova,uz poremećaj funkcije lumbosacralnog dela kičmenog stuba, često praćene mišićnom reakcijom na bol i simptomima lumbalne radiculopatije, nastale kao posledice degenerativnog oboljenja pojedinih elemenata dinamičkog vertebralnog segmenta“
Dijagnostika
Radiografska dijagnostika je dominantna u potvrđivanju dijagnoze, a podrazumeva nativnu radiografiju, kontrasnu radiografiju (mijelografija, diskografija) i radiografiju po slojevima – body scaner. U poslednje vreme magnetna rezonanca postaje dominantna u dijagnostici ovog sindroma, pored nje i skener je i dalje veoma aktuelan kao i elektrodijagnostika (elektromijelografija)
Lumbalni sindrom u početku daje klasične simptome a to su bolovi u ktstima koji nastaju usled nedoziranih treninga, naglog podizanja večeg opterećenja, naglog pokreta u trku ili miru a to sve za posledicu ima bol u lubalnoj regiji koji je u većini slučajeva u kombinaciji sa bolom u glutelnoj regiji i spušta se duž donjih ekstremiteta. Intenzitet bola je različit u zavisnosti od oštećenja. Ako se sportista nakon nekoliko dana dobro oseća ne znači da se potpuno oporavio, jer ova pojava je reverzibilnog karaktera koja ako se adekvatno ne leči može da izazove funkcionalnu slabost lumbalne kičme i mišića inervisani oštećenim korenom.Od velikog je značaja za sportko medicinsku preksu da se lumbalni sindrom ozbiljno shvati i da se preuzme adekvatne mere kako ne bi došćo do preranog prekida sportske karijere.
Lečenje
U zavisnosti od procene oštećenja kod sportista se preuzima adekvatna terapija. Osnovna je suštinski mirovanje i to ležanje u tkz. Williamsovom položaju gde su kukovi flektirani a kolena oslonjena na veći jastuk ispod kolena. Glava je lako podignuta, afleksija ekstremiteta kičme podešava se prema individulanim potrebama. Rasterećenje lumbalnog dela treba da traje u principu svih 24 časa, i to nekoliko dana kod sportista od 5 do 10 dana (iskustvo sa fudbalerima) ako nema nervnih ispada, dok Banović predlaže 3 do 4 nedelje, kod nervnog ispada 6 do 8 nedelja. Kod sportista je ovo izuzetnetno dug period ali treba biti obazriv i pravilno proceniti oštećenje nerva ili lumbalnog predela pre definitivnog odobrenja povratka na sportski teren.
Medikamentozna terapija
Od medikamentozne terapije daje se analgetik, sedativ (relaksira „upaljeni“ nerv) anestetik intramuskularno, a kod jačih bolova injekcije imletol, voltaren, i kortiko preparat depo lemod u koncetraciji do 40mg (podeljen na doze) u toku 7dana.
Kineziterapija
Kineziterapija kod sportista a i kod svih pacijenta sa problemom lumbalnog sindroma ima centralno mesto ne samo u terapiji nego i prevenciji novih recidiva i daljih oštećenja. Sportisti nenavniikutni na pasivnost mišićne muskulature, još u postelji počinju sa izometrijskim vežbama trbušne muskulature i donjih ekstremiteta u antalgičnom položaju. Vežbe disanja i relaksacije i vežbe gornjih ekstremiteta sa progresivnim opterećenjem, ali isklučivo do granice bola. U praksu sportista ustaje kada nema bolove pri uspravnom hodu i trnjenje duž nogu. Osnovni cilj kineziterapije je mobilizacija donjih ekstremiteta, zatezanje mišićnih grupa preko njihovog osovinskog zatezanja i stabilizacija kičmenog stuba, karličnog prstena, kao i osovinskih mišića lanca, a što je uslov da se lumbalna kičma snagom mišića može imobilizirati u položaju blage kifoze karlice u lakoj reklinaciji. U praksi Reganov tretman vežbi je uhodan i dosta se koristi ali (Jeftić) daje prednost Brunkowu i smatra da je daleko približniji savremenoj kineziologiji. Kroz ove vežbe sve gore navedene konstatacije mogu se i postići: a) vežbe iz leđnih pozicija, b) vežbe iz trbušne pozicije, c) vežbe iz četvoronožnog stava, d) vežbe iz polazne pozicije na stranu, e) vežbe iz kolenog stava, jednom nogom na kolenu i stojećeg stava. Po Jeftiću može se koristiti elementi PNF tehnike za donji segment. Ističe da tehnika „vežbe na trupcu“ prema metodologiji Klein – Vogelbach. Ova tehnika uključuje tretman autohtone muskulature kičmenog stuba i dovodi do lokalne stabilizacije.
Fizikalna terapija
Fizikalna terapija protažira manuelna vibraciona masaža, podvodna relaksirajuća masaža, hidroterapija (temperatura vode između 34–38 stepeni) i olakšani pokreti u vodi, termoterapije, a u novije vreme koristi se krioterapija analgezijom i vaskularizacijom koja nastaje posle kratke vazokonstrikcije. Ultrazvuk koji deluje analgetički i spazmolitički, diodinamičke struje duž n. ishiadicusa, interferentne struje, laser, impulsno magnetno polje kao i elektrostimulacija. Kombinacija navedenih fizikalnih tretmana zavisi od težine povrede. Kod sportista veoma bitan psihološki status poverenje igrača u lekara je veoma značajan faktor u brzini izlečenja i povratak na sportsko borilište.
Hirurško lečenje
Po Banoviću apsolutne indikacije za hiruško lečenje su:
neuspešna konzervativna teraoija,
progresivni neurološki deficit,
prolaps diskusa centralnog tipa, gde postoje poremećaji motorike i svinktera, a gde bi neoperativno lečenje predstavljalo veliki rizik za kompresiju kaude ekvine.
Relativne indikacije:
česti recidivi radikularnih bolova i adhezije korenova, koje dovode do stalne parestezije i radikularnog bola, ali čiji intenzitet nije tako jak.
Gimnastička povreda kičmenog stuba
Javlja se najčešće kod mladih gimnastičarki koje imaju spondilozu slabinskih pršljenova i bol u krstima prilikom hiperekstenzije. Bol je stacioniran u predelu paravertebralne muskulature, što stvara zabunu kod sportskog lekara o mogućnosti povrede mišića ove regije. Diferencialno dijagnostički sumnje otklanjamo pozitivni Lazarevićevim znakom koji je na 70 ili 80 stepeni pacijent leži u pronaciji izvodi se hiperekstenzija i javlja se bol u lumbalnoj regiji. Prisustvo skolioze i napetost paravertebralnih mišića. Prevencija koju preporučujemo je jačanje mišića abdomena, ramena i intravertebralnih i paravertebralnog dela, antilordotične vežbe, kao i vežbe za jačanje lumbodorzalne fascije i mišića flektora potkolenice. Radiografski pozitivan snimak se javlj u kasnijem periodu, kada je promena jasna i postojanje skolioze potvrđeno, zato je preporuka uraditi scintigrafiju skeleta gde se odmah u početnoj fazi vide promene i u tom periodu treba prekiniti izvesno vreme sa treningom do trenutka kada lokalni znaci oboljenja prođu i spazam muskulture nestane. Hiperekstenzija mora biti negativna kao i Lazarevićev znak. Kod gimnastičara srećemo i spondilololistezu gde su primetna oštećenja na L4–L5 i L5–S1. U 10% slučajeva javlja se i bol izazvan diskalnim promenama. Kod preloma pršljenova, povrede hrskavice rasta (Scheuermanova bolest) i neoplazme javlja se bol u krstima. Mogućnost pojava hernije diskusa retko se sreće kod mladih osoba, ali kod sportista usled nepravilnog treninga, predoziranosti i velikom fizičkom naprezanju hernia diskusa je moguća (balerine, gimnastičarke)
Promene na kičmi igrača baleta
Usled napornih nedoziranih vežbi dolazi do promena na kičmenom stubu u vidu torakalne kifoze i lumbalne lordoze. Jačanjem torakalnog dela kičme dolazi do smanjenja lumbalne lordoze, a sagitalna krivin kičme se ispravlja. Nekada može da se javi i laka istegnuća ligamenata. Radiloškim nalazom i ortopedskim pregledom ništa se ne otkriva dok scintigrafijom otkrivamo povećanu aktivnost u kičmi sa povećanim nivom metabolizma u ovoj zoni. Lečenje je antiinflamatornim lekovima, a ova bolest se posebno javlja u petoj i šestoj deceniji života kod bivših sportista kada se javlja bol u leđima.
Gimnastička grba
Posebno se javlja kod gimnastičara „specijalaca“ za karike. Mišići grudnog koša se skraćuju i dovode do nastanka grbe, naročito usled jednostranosti izvođenja vežbi i to u periodu intenzivnig rasta između 13. i 17. godine. I kod biciklista se javlja grba koja se manifeststuje kifozom srednjeg dela torakalne kičme usled pogrbljenosti na takmčenjima i treninzima kada biciklista po nekoliko sati ostaje pogrbljen u sedlu. Kod košarkaša kifozu smatraju kao njenu specifičnost. Međutim naša iskustva u praćenju košarkaških ekipa od pioirskih do seniorskih kategorija idu u prilog činjenici da pojava kifoze nastaje usled ubrzanog rasta i promenama na korpusima pršljenova u smislu Scheuermanove bolesti.